La fascite plantare è la più comune causa di dolore calcaneare (tallonite). Si manifesta soprattutto tra gli sportivi ed è causata dalla ripetizione continua di eccessivi sovraccarichi a livello podalico.
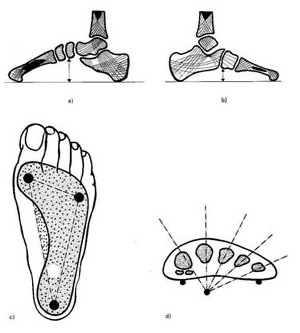
Per capire bene le cause d'origine ed i trattamenti più utili per curare la fascite plantare bisogna innanzitutto dare un rapido sguardo all'anatomia del piede. Il legamento arcuato (o aponeurosi plantare) è una robusta fascia fibrosa che unisce la zona plantare interna del calcagno con la base delle dita. Questo legamento gioca un ruolo molto importante nella trasmissione del peso corporeo al piede durante la deambulazione e la corsa. In particolare quando il piede si eleva sulle punte staccando il tallone dal suolo (gesto tipico della corsa e del salto) l'aponeurosi plantare subisce una distensione (vedi figura).
Quando il medico diagnostica una fascite plantare significa che il legamento arcuato si è infiammato a causa dell'eccessivo utilizzo.
Nella fase precoce la fascite plantare tende a coinvolgere l'inserzione di questo legamento a livello calcaneare causando dolore in quest'area. Successivamente il dolore tende a spostarsi verso l'avampiede migrando lungo tutta la pianta e risparmiando soltanto la punta delle dita (falangi distali del piede).
CAUSE: la fascite plantare può insorgere a causa di innumerevoli fattori, spesso combinati tra loro; piedi piatti o cavi, scarpe inadeguate (troppo larghe o troppo strette, troppo morbide o troppo rigide), sovrappeso, obesità , allenamenti inadeguati e contrattura o debolezza di alcuni muscoli della gamba come il polpaccio, il peroneo, il tibiale posteriore e gli estensori delle dita del piede.
DIAGNOSI
Solitamente la diagnosi di fascite plantare viene effettuata dopo un'attenta valutazione clinica della sintomatologia. Indagini strumentali, come radiografie e TAC non sono solitamente necessarie ma possono essere utili per evidenziare od escludere ulteriori cause di dolore al tallone (artrosi astragalo calcaneare, fratture da stress, tumori ecc.).
SINTOMI
Quando un paziente soffre di fascite plantare il tessuto connettivo che forma la volta plantare si sfibra degenerando ed infiammandosi. Entrambe queste anomalie possono rendere piuttosto dolorose attività comuni come fare la spesa o le scale.
Il sintomo principale della fascite plantare è proprio il dolore, spesso più severo al risveglio e localizzato nella parte interna del tallone. Dopo questa prima fitta il dolore tende a diminuire piuttosto rapidamente per poi ricomparire dopo una lunga passeggiata o al termine della giornata (nei casi più gravi).
Nello sport il dolore insorge solitamente nelle fasi di riscaldamento iniziale per poi scomparire mano a mano che l'allenamento prosegue. In ambito sportivo sono particolarmente a rischio i corridori di fondo, i saltatori ed i giocatori di calcio.
MECCANISMO LESIVO: abbiamo visto come i sintomi tipici della fascite plantare siano causati dalla ripetizione continua di microtraumi che si ripercuotono sulla fascia "sfibrandola" poco a poco. Alla base di questa degenerazione vi è la perdita di elasticità del legamento associata ad un suo eccessivo accorciamento. Ogni volta che estendiamo dorsalmente il nostro piede sollevandoci sulle punte l'aponeurosi plantare viene stirata. L'entità di questo stiramento è tanto maggiore quanto più lo stacco è vigoroso.
Le lesioni ligamentose sono tanto più probabili quanto più velocemente viene applicata la forza di trazione. Per questo motivo in seguito ad una forte azione di spinta sull'avampiede può verificarsi una rottura di alcune fibre che formano la fascia (a causa dell'eccessivo allungamento). Queste lesioni solitamente sono impercettibili e per nulla gravi ma necessitano di tempi piuttosto lunghi per essere riparate. A questo punto appare piuttosto evidente come la ripetizione continua di microtraumi causi a lungo andare una degenerazione del legamento dando origine alla fascite plantare. Il punto più sensibile a questo tipo di lesioni è l'inserzione calcaneare dell'aponeurosi che dopo la degenerazione tende ad infiammarsi causando il caratteristico dolore nella regione mediale (interna) del calcagno.
Durante il riposo notturno si verifica la situazione opposta: le punte dei piedi sono rilassate e tendono a guardare verso il basso. Di conseguenza il legamento arcuato tende ad accorciarsi. Al mattino, non appena ci si alza dal letto i piccoli movimenti del piede richiedono un allungamento del tessuto fibroso che tende tuttavia a rimanere contratto causando dolore. Lo stesso movimento piano piano stimola l'allungamento dell'aponeurosi plantare favorendo la regressione del dolore.
Fascite plantare, rottura dell'aponeurosi e il taping kinesiologico ®
Trattamento:
Il trattamento della fascite plantare si basa sul riposo iniziale e sul controllo dell'infiammazione. Vediamo allora quali sono le regole più importanti da seguire per facilitare la guarigione, sempre sotto stretto controllo medico.
a) riposo: sospendere per qualche settimana gli allenamenti ed evitare di camminare o rimanere in piedi troppo a lungo, specie su superfici rigide. Il riposo iniziale aiuta solitamente ad alleviare il dolore e a ridurre l'infiammazione.
E' molto importante sospendere gli allenamenti ai primi sintomi di fascite plantare: ignorare il dolore continuando ad allenarsi o evitare il dolore con farmaci specifici, favorisce la cronicizzazione della patologia, complicandone la prognosi. Se il dolore è particolarmente intenso, ed accentuato dal carico, si consiglia di utilizzare le stampelle per scaricare completamente le sollecitazioni del piede dolente.
b) ghiaccio: efficace quando insorgono le prime fitte dolorose, sia per attenuare il dolore che per l'azione antinfiammatoria locale che svolge.
c) lo stretching: aiuta ad allungare i tessuti che circondano il calcagno, favorendo una minore sollecitazione tissutale; di conseguenza, il minore stress tensivo porta verso la guarigione dalla fascite plantare.
d) farmaci antinfiammatori: particolarmente utili per far diminuire l'infiammazione locale possono, essere somministrati per via generale o topica, sempre sotto controllo e prescrizione medica.
e) plantari e tallonette: sono molto efficaci per correggere le disfunzioni statiche e dinamiche del piede e risolvere definitivamente la fascite plantare.
Questi plantari permettono all'atleta di continuare la propria attività sportiva, lavorativa sia in fase riabilitativa che nella fase postuma, per evitare le ricadute.
f) tutori notturni: aiutano a mantenere allungati i tessuti fibrosi che formano la volta plantare, durante il riposo notturno, affrontando in modo efficace uno dei più fastidiosi sintomi della fascite plantare: quel tanto odiato dolore al risveglio causato, appunto, dalla contrazione notturna dell'aponeurosi. Anche il massaggio della volta plantare e del tallone prima di scendere dal letto e dopo aver fatto lo stretching, può contribuire a ridurre il dolore
g) Controllare le calzature: sia quelle indossate durante la giornata (scarpe antinfortunistiche) che quelle normalmente utilizzate durante l'attività sportiva. Non devono causare un aumento del carico sull'aponeurosi plantare, ossia controllare soprattutto che queste ultime non siano né troppo rigide, né troppo morbide.
Farsi eventualmente consigliare da uno specialista che, in base al "logorio" presentato dalla scarpa stessa, sarà in grado di identificare un'eventuale eccessiva pronazione.
h) allenamento: diminuire il carico di allenamento ed evitare provvisoriamente la corsa, che può essere sostituita temporaneamente con la bicicletta e/o il nuoto.
i) applicare il taping kinesiologico ®: con traiettorie specifiche per aiutare il rilassamento dell'aponeurosi plantare (in fase riabilitativa - riposo), mentre nei momenti di ritorno all'attività fisica per sostenere la struttura aponeurotica sotto carico.
l) terapie fisiche: Alcune terapie fisiche si sono dimostrate efficaci nella cura della fascite plantare:
1) ultrasuoni
2) ionoforesi
3) laser
4) tecarterapia
5) onde d'urto
Proprio le onde d'urto aumentano la velocità di rigenerazione legamentosa, causando veri e propri microtraumi all'interno dell'aponeurosi plantare. Nonostante l'apparente contraddizione, queste onde d'urto aumentano la capillarizzazione locale ed il metabolismo cellulare, favorendo il processo di riparazione spontanea del tessuto legamentoso.
Conclusioni:
Seguendo questo protocollo, la maggior parte dei pazienti trova sollievo nel giro di 4-8 settimane (talvolta possono essere necessari tempi più lunghi, fino a 6 mesi-1 anno). Tanto più tempestivamente viene iniziato il trattamento riabilitativo e tanto più precocemente si assisterà ad una riduzione della sintomatologia dolorosa. Al contrario, se non si attuano le misure necessarie, la fascite plantare, oltre a cronicizzare, tenderà a modificare l'appoggio plantare del soggetto, causando a lungo andare dei sovraccarichi funzionali anche a livello delle ginocchia, del bacino e della schiena. Se la condizione dolorosa persiste dopo diversi mesi, nonostante l'attuazione di questo protocollo riabilitativo, il medico specialista può decidere di eseguire delle infiltrazioni locali di cortisone per favorire la riduzione dell'infiammazione. Infine, se tutti questi trattamenti si dimostrano inefficaci il medico potrà decidere di ricorrere all'intervento di distensione chirurgica. Come tutte le operazioni chirurgiche, anche questo tipo di intervento non è tuttavia scevro da rischi, e va pertanto effettuato soltanto qualora la fascite non accenni a migliorare dopo un trattamento aggressivo prolungato (8-12 mesi).
Il ricorso all'intervento chirurgico, che può essere svolto in endoscopia o con le tecniche chirurgiche tradizionali, va quindi effettuato soltanto dopo un'attenta valutazione da parte dello specialista. Nel caso l'intervento abbia successo, la ripresa delle attività sportiva avviene generalmente dopo due o tre mesi di recupero, rispettando sempre la gradualità nell'aumento del carico allenante e tenendo come regole alcuni accorgimenti per evitare le recidive, che sono sempre in agguato.
Prevenzione
a) variare i percorsi e le superfici d' allenamento
b) non sottovalutare anche un lieve sintomo alla volta plantare
c) scegliere con la massima cura e precisione le calzature, e quando si cambia marca: usare la nuova scarpa gradualmente nel tempo e non subito per tutto l'allenamento
d) fare almeno una volta all'anno una barostabilometria per valutare la simmetria di carico podalico
e) dopo un periodo di riposo o dopo rientro per infortunio, aumentare in modo graduale il carico allenante
f) dopo un infortunio agli arti inferiori avere molta cura alla tecnica di corsa per evitare asimmetrie di carico
g) se siete reduci da cure antibiotiche tenere presente che queste sostanze possono favorire le tendiniti
h) curare in modo scrupoloso l'idratazione generale, specie durante il periodo agonistico, lo scorrimento del tendine dentro la guaina è fisiologico se l'idratazione è adeguata
i) il taping kinesiologico ® è un valido aiuto sia in fase agonistica che riabilitativa
j) eseguire in modo regolare dopo ogni seduta d'allenamento lo stretching specifico
k) sottoporsi a sedute di massaggio defaticante periodiche nel periodo agonistico o di carico
l) fare dei pediluvi con preparati decongestionanti adatti.
Patologie correlate:
a) La malattia di Sever è caratteristica del bambino sportivo (10 - 13 anni), con interessamento del nucleo di ossificazione secondario del calcagno. Questa osteocondrite benigna è dovuta ad iperattività sportiva, con ipersollecitazione del sistema suro-achilleocalcaneo- plantare in occasione della corsa o del salto. Il segno principale è il dolore evocato alla pressione della parte posteriore e inferiore del tallone, però senza dolore al tendine d'Achille. Segni predisponesti:
a) tendine d'Achille corto;
b) disturbo statico del retropiede: tipo valgo calcaneare.
b) Neuroma di Morton: dolore intenso durante la marcia, localizzato al terzo spazio intermetatarsale, caratteristico nella danza, nei podisti, nel pattinaggio, ecc. Inoltre, è presente un dolore alla pressione latero-laterale dell'avampiede, tanto che non si riesce a calzare le scarpe. La causa è l'aumento di volume di un nervo sensitivo interdigitale , solitamente quello passante nel terzo spazio intermetatarsale, provocato da uno stimolo irritativo cronico di natura meccanica, che causa la crescita di tessuto cicatriziale fibroso intorno al nervo stesso, subito prima della sua biforcazione alla radice delle dita. Termine corretto: “fibrosi perineurale”, cioe' la formazione di tessuto cicatriziale fibroso causata dalla continua frizione sul nervo delle adiacenti ossa metatarsali.